سرطان پستان زمانی رخ می دهد که تومور سرطانی در داخل پستان اتفاق می افتد. از هر 8 زن، حدود 1 نفر در طول زندگی خود سرطان سینه را تجربه خواهد کرد. تشخیص زودهنگام، همراه با پیشرفت درمانی، منجر به بهبود بیماری و افزایش شانس زنده ماند بیمار می شود. در واقع، اکثر زنان مبتلا به سرطان سینه بر اثر این بیماری نمی میرند. زنان می توانند 90٪ از سرطان های پستان را خودشان و از طریق معاینه پستان (BSE) تشخیص بدهند.
در ادامه این مطلب مجله مرکز لیزر و زیبایی لیلی لند در مورد علائم، علل، عوامل خطر، روش های درمان و … سرطان پستان صحبت می کنیم.
علائم و نشانه های سرطان پستان
با توجه به گزارش موسسه National Cancer Institute در آمریکا، سرطان پستان اغلب با علائم و نشانه های زیر همراه است:
- وجود توده یا ضخیم شدن در داخل یا نزدیکی سینه یا در ناحیه زیربغل
- تغییر اندازه یا شکل سینه
- ترشح از نوک پستان یا رطوبت این ناحیه، و یا تو رفتن نوک پستان
- ایجاد برآمدگی هایی روی پوست پستان (به نظر می رسد که پوست پستان شبیه پوست پرتقال شده است)
- تغییراتی مانند احساس گرما، تورم، قرمزی یا پوسته پوسته شدن
چه چیزی باعث ایجاد این سرطان می شود؟
عوامل خطرساز که نمی توانید آن ها را تغییر دهید عبارتند از:
سن و جنسیت: خطر ابتلا به سرطان پستان با بالا رفتن سن افزایش می یابد. اکثر موارد سرطان پیشرفته پستان در زنان بالای 50 ساله اتفاق می افتد. زنان نسبت به مردان 100 برابر بیشتر احتمال ابتلا به سرطان پستان را دارند.
سابقه خانوادگی سرطان پستان: اگر یکی از اعضای نزدیک خانواده به سرطان سینه، رحم، تخمدان یا سرطان روده بزرگ مبتلا شده باشد، خطر ابتلا به سرطان سینه در دیگر اعضای خانواده بیشتر می شود. حدود 20 تا 30 درصد از زنان مبتلا به سرطان سینه دارای سابقه خانوادگی بیماری هستند.
ژن ها: برخی افراد دارای ژن هایی هستند که آنها را در معرض ابتلا به سرطان سینه قرار می دهد. شایع ترین نقص ژن در ژن های BRCA1 و BRCA2 یافت می شود. این ژن ها به طور طبیعی پروتئین هایی تولید می کنند که شما را از سرطان محافظت می کند. بنابراین نقص در آن ها موجب کمبود این عامل محافظ شده و بدن را با خطر ابتلا به سرطان مواجه می کند. اگر والدین یکی از این ژن ها را به صورت معیوب به کودک منتقل کند، احتمال ابتلا به سرطان سینه در او افزایش می یابد. زنانی که یکی از این ژن های معیوب را در بدن دارند تا 85٪ احتمال ابتلا به سرطان را در طول زندگی خود تجربه می کنند.
چرخه قاعدگی: زنانی که اولین دوره خونریزی خود را قبل از 12 سالگی یا دوران یائسگی خود را بعد از 55 سالگی تجربه می کنند خطر ابتلا به سرطان سینه در آن ها افزایش می یابد.
تراکم سینه: وجود بافت فیبری بیشتر در سینه، یعنی متراکم بودن بافت پستان که از طریق آزمایش سونوگرافی مشخص می شود، با افزایش خطر ابتلا به سرطان سینه همراه است.
سایر عوامل
سایر عوامل خطر عبارتند از:
مصرف الکل: محققان معتقدند که نوشیدن بیش از یک لیوان الکل در روز ممكن است خطر ابتلا به سرطان سینه را افزایش دهد. تحقیقات نشان می دهد که خطر ابتلا به سرطان سینه به میزان مصرف الکل مربوط می شود و حتی مصرف کم الکل نیز با افزایش خطر 10 درصدی این سرطان همراه است.
زایمان: زنانی كه اولین كودك خود را پس از سن 30 سالگی به دنیا می آورند خطر ابتلا به سرطان پستان در آن ها بیشتر است. بارداری های بیش از یک بار و مکرر و یا بارداری در سنین پایین نیز خطر ابتلا به سرطان سینه را کاهش می دهد.
DES: زنان استفاده کننده از دی اتیل استیل بسترول (DES) که برای جلوگیری از سقط جنین تجویز می شود، ممکن است با خطر بیشتری برای ابتلا به سرطان سینه پس از 40 سالگی مواجه باشند. این دارو در دهه 1940 تا 1960 برای زنان تجویز می شد.
درمان جایگزینی هورمون (HRT): اگر چندین سال یا بیشتر، از درمان های جایگزینی هورمون استفاده شود، خطر ابتلا به سرطان سینه بالاتر می رود. بسیاری از زنان روش HRT را برای کاهش علائم یائسگی استفاده می کنند.
چاقی: چاقی با سرطان سینه ارتباط دارد، اگرچه اثبات این ارتباط بین پزشکان مختلف بحث انگیز است. پزشکان موافق این نظریه معتقدند که زنان چاق تولید کننده استروژن بیشتری هستند که ممکن است باعث ایجاد سرطان پستان شوند.
تابش اشعه: اگر در دوران کودکی یا نوجوانی از پرتو درمانی برای درمان سرطان در نواحی قفسه سینه استفاده شود، خطر ابتلا به سرطان سینه به میزان قابل توجهی افزایش می یابد. هر چقدر سن بیمار در زمان استفاده از این درمان کمتر باشد و دوز استفاده از تابش بالاتر باشد، خطر ابتلا بیشتر می شود. خطر زمانی که از اشعه در دوره رشد سینه استفاده شود، بیشتر می شود.
سطوح پایین ویتامین D: برخی مطالعات نشان می دهند که سطح پایین ویتامین D در بدن با افزایش خطر ابتلا به سرطان سینه همراه است.
تحقیقات متعدد نشان می دهد که استفاده از ایمپلنت های پستان، قرار گرفتن در معرض خطوط برق و پایانه های کامپیوتر، مصرف ضد عرق ها و استفاده از سوتین های فنری خطر ابتلا به سرطان پستان را افزایش نمی دهند. شواهدی مبنی بر وجود رابطه مستقیمی بین سرطان سینه و آفت کش ها نیز وجود ندارد.
چه کسی بیشترین خطر را برای ابتلا دارد؟
افراد مبتلا به شرایط یا خصوصیات زیر در معرض خطر ابتلا به سرطان پستان هستند:
- زنان (بیش از 99٪ موارد)
- افزایش سن
- سابقه سرطان در یک سینه
- سابقه بیماری خوش خیم پستان
- نداشتن زایمان در طول زندگی و یا انجام اولین زایمان پس از سن 30 سالگی
- سابقه خانوادگی (خانواده درجه یک) سرطان پستان (قابل توجه برای زنان قبل از یائسگی)
- شروع زود قاعدگی و دیر یائسگی
- استفاده از دوزهای بالا تابش یونیزه قبل از سن 35 سالگی
- سابقه سرطان روده بزرگ، تیروئید، آندومتر یا تخمدان
- رژیم های غذایی حاوی چربی حیوانی، مصرف بیش از حد الکل و چاقی
- تغییر در ژن های خاص
علیرغم ارتباط عوامل خطر، 70 تا 80 درصد از زنان مبتلا به سرطان پستان هیچ کدام از عوامل خطر شناخته شده بالا را ندارند.
تشخیص سرطان پستان
اگر علائم مربوط به سرطان سینه را دارید، بلافاصله به پزشک مراجعه کنید. متخصص زنان و زایمان می تواند به تشخیص کمک کند و تعیین کنید که درمان یا ترکیبی از درمان های مناسب برای شما چیست؟
انجام معاینه پستان و تجویز برخی از تست های آزمایشگاهی از جمله موارد زیر به تشخیص بیماری کمک می کند:
- آزمایش بافت پستان و آزمایش ژنتیک
- تکنیک های تصویربرداری مانند ماموگرافی، سونوگرافی، تصویربرداری رزونانس مغناطیسی (MRI)
- روش هایی که به تشخیص کیست از تومور کمک می کند یا تمایز بین بیماری های سرطانی و غیر سرطانی را تشخیص می دهند.
مطالعات نشان می دهد که سونوگرافی نیز برای تمایز بین توده کیستیک (متراکم) و تومور جامد (سرطانی) موثر است. تکنیک های تصویربرداری هسته ای مانند توموگرافی انتشار پوزیترون (PET) و توموگرافی انتشار تک فوتون (SPECT) نیز ممکن است به پزشکان کمک کند تا رشد تومور را کنترل کنند. پزشک همچنین می تواند یک نمونه بیوپسی جراحی را برای تعیین نوع سرطان پستان بردارد.
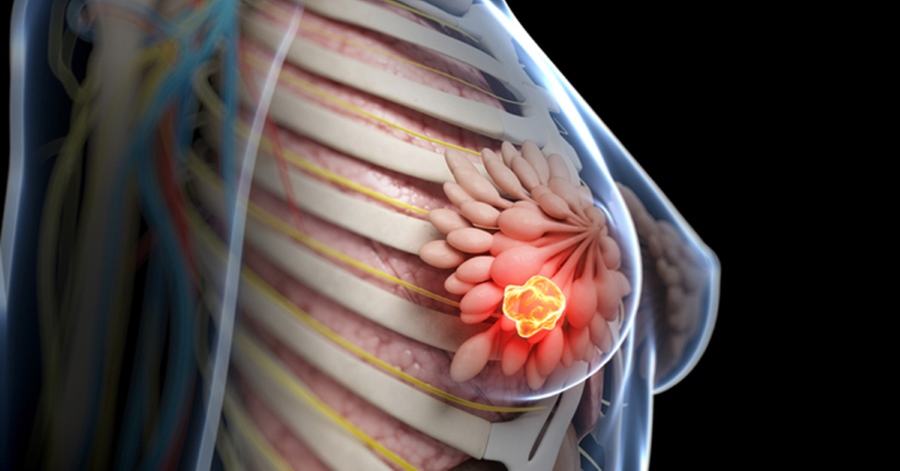
گزینه های درمان سرطان پستان
جلوگیری
تشخیص زودرس در این بیماری بسیار مهم است. تست های سالانه زنان در تشخیص زودرس نقش مهمی ایفا می کند. برخی از مقامات بهداشتی توصیه می کنند که هر 1 تا 2 سال یک بار برای زنان 40 ساله و بالاتر، ماموگرافی انجام شود. پزشکان کمیته The United States Committee on Preventive Task Force پیشنهاد کرده اند که زنان نباید تا زمانی که به سن 50 سالگی می رسند، آزمایشات غربالگری را شروع کنند. به دلیل این که قبل از این سن نرخ جواب مثبت کاذب بیشتر است. با این حال، اکثر مجامع پزشکی، از جمله کالج متخصصان زنان و زایمان آمریکا (ACOG) کاملا مخالف این نظریه هستند. در بعضی موارد، ماموگرافی ممکن است در ارتباط با سونوگرافی و دیگر روش های تشخیصی استفاده شود. تا زمانی که بین پزشکان توافق وجود نداشته باشد، غربالگری ماموگرافی باید بر اساس موارد زیر در زنان انجام شود:
- سن
- تراکم پستان
- سابقه خانوادگی
- سایر عوامل خطر
آزمون های بالینی پستان باید هر 1 تا 3 سال یک بار تا سن 40 سالگی و پس از آن سالانه انجام شود. اکثر پزشکان بررسی ماهانه سینه را توصیه می کنند. ورزش منظم، حفظ وزن، محدود کردن مصرف الکل و محدود کردن درمان هورمونی پس از یائسگی ممکن است به جلوگیری از سرطان پستان کمک کند.
ورزش به تنهایی خطر ابتلا به سرطان سینه را بین 25٪ تا 30٪ کاهش می دهد و این آمار برای افرادی که از فرم های شدید فعالیت بدنی استفاده می کنند قوی تر است. زنانی كه نوزادان خود را با شیر مادر تغذيه مي كنند نيز در معرض خطر کمتری برای ابتلا به سرطان پستان هستند. برخی از زنان که در معرض خطر ابتلا به سرطان پستان هستند ممکن است تصمیم بگیرند داروهای پیشگیرانه مانند تاموکسیفن و رالوکسیفن را مصرف کنند.
طرح درمان
گزینه های درمان بستگی به:
- اندازه و محل تومور
- نتایج تست های آزمایشگاهی
- مرحله یا میزان بیماری
همراه با سن و وضعیت یائسگی بیمار، سلامت عمومی و اندازه سینه دارد.
درمان های دارویی
پزشک متخصص شما ممکن است یک یا چند درمان زیر را تجویز کند:
- پرتو درمانی: استفاده از اشعه ایکس با انرژی بالا برای از بین بردن سلول های سرطانی و جلوگیری از رشد آن ها
- شیمی درمانی: استفاده از دارو برای کشتن سلول های سرطانی
- درمان هورمونی: انسداد تغذیه سلول های سرطانی از دریافت هورمون هایی که به آن ها نیاز دارند
- آنتی بیوتیک های ضد تومور
- ضد استروژن مانند تاموکسیفن و رالوکسیفن: این داروها استروژن را از رسیدن به سلول های سرطانی پستان منع کرده و خطر عود را کاهش می دهند.
- آنتی بادی های مونوکلونال: برای متوقف کردن گیرنده پروتئینی که در تعداد زیادی از زنان مبتلا به سرطان پستان تولید می شود.
- پروژسترون با دوز بالا (هورمون های استروئیدی)
- داروهای ضد التهاب غیر استروئیدی (NSAIDs): که ممکن است ویژگی های سرطان سینه را کاهش دهند و نقش پیشگیری و درمان را در بیماری بازی کند.
- ایمونوتراپی: برای کمک به رها کردن سیستم ایمنی برای مبارزه با این بیماری
جراحی و دیگر روش ها
جراحی شایع ترین درمان برای سرطان پستان است. روش های جراحی شامل موارد زیر است:
- ماستکتومی: برداشتن سینه یا بافت داخل آن. این درمان ممکن است همراه با جراحی ترمیمی سینه انجام شود.
- لامپکتومی: حذف تومور و مقدار کمی از بافت اطراف آن که معمولا بعد از پرتو درمانی انجام می شود.
- ماستکتومی قطعه ای یا جزئی: برداشتن تومور و مقدار کمی از بافت اطراف آن، و همچنین پوشش عضلات قفسه سینه در زیر تومور و برخی از غدد لنفاوی زیر بغل. معمولا از پرتو درمانی نیز استفاده می شود.
درمان مکمل و جایگزین
یک برنامه درمانی جامع برای سرطان پستان ممکن است شامل تعدادی از درمان های مکمل و جایگزین نیز باشد. بسیاری از پزشکان معتقدند که مکمل های تغذیه ای و داروهای گیاهی برای بیماران سرطانی مهم هستند. سایر پزشکان نگران هستند که مکمل های خاص ممکن است با درمان های متعارف سرطان تداخل داشته باشند. بنابراین مهم است که ابتدا پزشک روش استفاده از درمان های مکمل را تایید کرده و سپس بیمار به صورت خودآزمایی چند روش مختلف را تست کند. خطر ابتلا به سرطان پستان و مرگ در میان افرادی که درمان های معمولی و متعارف سرطان را دریافت نمی کنند بالاتر است. درمان CAM (درمان مکمل و جایگزین) این خطر را تغییر نداده و نباید به عنوان یک جایگزین برای درمان استاندارد استفاده شود.
گروه های روان درمانی و حمایتی نیز ممکن است به بهبود کیفیت زندگی و افزایش شانس زنده ماندن کمک کنند. درمان CAM مانند رفلکسولوژی، یوگا و درمان های معنوی به منظور بهبود کیفیت زندگی افراد مبتلا به سرطان پستان به کار گرفته می شود. لازم است که تمام متخصصانی که زیر نظر آن ها هستید را از هر درمانی که استفاده می کنید، از جمله مکمل هایی که مصرف می کنید، مطلع سازید. زیرا تحقیقات جدیدی در مورد خطرات و مزایای درمان های مکمل و جایگزین در پزشکی سرطان در حال حاضر در حال انجام است.
تغذیه و مکمل ها
رعایت این نکات تغذیه ای ممکن است به کاهش علائم کمک کند:
- رعایت رژیم غذایی غنی از کل مواد غذایی، از جمله پروتئین های کافی، چربی و کربوهیدرات ها، با تاکید بر حفظ وزن بدن
- استفاده از روغن های پخت و پز سالم مانند روغن زیتون یا روغن نارگیل
- کاهش و یا حذف اسیدهای چرب ترانس موجود در کالاهای تجاری پخته شده مانند کیک ها، سیب زمینی سرخ کرده، دونات، غذاهای فرآوری شده و مارگارین
- اجتناب از مصرف کافئین و سایر محرک ها، الکل و تنباکو
- در صورت امکان 5 روز ورزش در هفته
می توانید زیر نظر پزشک از مکمل های زیر نیز استفاده کنید:
مکمل پروبیوتیک (شامل Lactobacillus acidophilus): مصرف حدود 5 تا 10 میلیارد CFU (واحد تشکیل دهنده کلنی) در روز برای حفظ سلامت دستگاه گوارش و سیستم ایمنی بدن مفید است. برای کسب بهترین نتایج، پروبیوتیک های مصرفی خود را سرد کنید. با پزشک مشورت کنید تا تعیین کند که آیا این مکمل ها مناسب شما هستند یا خیر. مصرف پروبیوتیک ها در مواردی که سیستم ایمنی به شدت سرکوب شده است توصیه نمی شود.
اسیدهای چرب امگا 3 مانند روغن ماهی، 1 تا 2 کپسول یا 1 قاشق غذاخوری: 15 میلی لیتر روغن ماهی 1 تا 2 بار در روز برای کمک به کاهش التهاب و بهبود سیستم ایمنی توصیه می شود. ماهی های آب سرد و گرم مانند ماهی قزل آلا و هالیبوت، منابع خوبی هستند. اسیدهای چرب امگا 3 می توانند اثرات رقیق کنندگی خون را در برخی از داروها، از جمله کوآمیدین و آسپرین، و احتمالا خطر خونریزی را افزایش دهند.
ملاتونین: مصرف 2 تا 6 میلی گرم ملاتونین در هنگام خواب، برای حمایت از سیستم ایمنی و خواب با کیفیت مفید است. در مورد سرطان سینه ممکن است از دوزهای بالاتری استفاده شود. ملاتونین ممکن است با انواع داروها، از جمله داروهای روانپریشی، داروهای رقیق کننده خون و داروهای فشار خون تداخل داشته باشد.
داروهای گیاهی
گیاهان یک راه خوب برای تقویت و تکامل سیستم های بدن هستند. اما مانند سایر درمان ها، قبل از شروع این درمان نیز باید با پزشک مشورت کنید.
Hibiscus syriacus: مطالعات نشان می دهد hibiscus syriacus می تواند رشد سلول های سرطانی پستان را مهار کند.
هومیوپاتی
برخی از رایج ترین داروهای هومیوپاتی که ممکن است علائم مرتبط با سرطان پستان را درمان کنند عبارتند از:
- آرسنیکوم: برای اضطراب و تهوع که با بی قراری و درد سوزشی همراه است.
- Ipecac: برای تهوع ناشی از استفراغ
- کچوله یا جوزالقی: برای درد های شدید شکم
طب سوزنی
در حالی که طب سوزنی به عنوان یک درمان اصلی برای سرطان به کار نمی رود، اما مطالعات نشان می دهد این روش می تواند درمان با ارزشی برای کاهش علائم مرتبط با سرطان و عوارض جانبی شیمی درمانی باشد. در مطالعه ای که بر روی 104 زن مبتلا به سرطان پستان و تهوع ناشی از شیمی درمانی (که همه آن ها از داروهای ضد تهوع استفاده می کردند) انجام شد مشخص گردید، زنانی که تحت درمان با طب سوزنی هستند نسبت به زنانی که به تنهایی این داروها را دریافت می کردند، حملات تهوع کمتری داشتند.
مطالعات دیگر نشان می دهد که طب سوزنی می تواند به کاهش خستگی و اختلال شناختی در بیماران مبتلا به سرطان پستان تحت درمان با شیمی درمانی کمک کند. طب سوزنی همچنین ممکن است به از بین بردن درد و گرگرفتگی ناشی از تاموکسیفن (دارو سرطان پستان) کمک کند. یک مطالعه نشان داد که طب سوزنی به طور قابل ملاحظه ای علائم را در زنان مبتلا به مراحل پیشرفته سرطان پستان بهبود می دهد. طب فشاری (فشار دادن به جای وارد کردن سوزن در طب سوزنی) نیز در کنترل تنفس و تهوع و استفراغ ناشی از شیمی درمانی، خواص خود را به اثبات رسانده است. افراد می توانند یاد بگیرند که چگونه با استفاده از این روش ها خود را درمان کنند.
بعضی از متخصصین طب سوزنی ترجیح می دهند که افرادی که مبتلا به سرطان سینه هستند، تنها پس از پایان درمان های پزشکی و متعارف سرطان، به طب سوزنی روی بیاورند. اما برخی نیز توصیه می کنند که در طول دوره شیمی درمانی یا پرتو درمانی از طب سوزنی و درمان های گیاهی برای کاهش علائم استفاده شود. متخصصین طب سوزنی با افرادی که مبتلا به سرطان پستان هستند بر اساس ارزیابی فردی از اضطراب و کمبود چی واقع در کانال های انرژی های مختلف، رفتار می کنند. در بسیاری از موارد علائم مرتبط با سرطان، کمبود چی معمولا در نواحی طحال یا کلیه تشخیص داده می شود.
پیش آگهی و عوارض احتمالی سرطان پستان
بیشتر عوارض این نوع سرطان ناشی از جراحی، اشعه درمانی، شیمی درمانی یا استفاده از داروی تاموکسیفن است که در پیشگیری از عود بیماری موثر می باشد اما ممکن است خطر ابتلا به سرطان آندومتر و لخته شدن خون را افزایش دهد. سایر عوارض احتمالی این نوع سرطان عبارتند از:
- محدودیت حرکتی در شانه
- افزایش اندازه زخم جراحی
- التهاب بافت همبند در بازوی آسیب دیده
- ایجاد تومور سرطانی در غدد لنفاوی بازوی آسیب دیده
- انباشت مایع در پستان؛ تورم بافت در بازو
- تغییر رنگ پوست پستان ناشی از تابش یا ایجاد نقطه ای قرمز روی پوست
- التهاب ریه ناشی از اشعه درمانی
- مرگ سلول های چربی که در زیر بافت پستان قرار دارند.
- عود بیماری
زنان مبتلا به سرطان پستان همچنین با افزایش قابل توجه خطر ابتلا به بیماری های قلبی عروقی و پوکی استخوان رو به رو هستند. پیش آگهی بیماران مبتلا به سرطان پستان نیز بستگی به مرحله یا میزان بیماری در زمان تشخیص اولیه دارد. با تشخیص زودرس و بهبود روش های درمان، شانس زنده ماندن بیماران پس از 5 سال از اولین تشخیص بیش از 85٪ است.
پیگیری پس از درمان
بیماران مبتلا به سرطان پستان پس از درمان باید هر 3 ماه یک بار به مدت 18 ماه تا 4 سال بسته به تشخیص پزشک، و بعد از 4 سال هر 6 ماه یک بار، توسط پزشک متخصصشان ویزیت شوند.






